|
.... |
«Страдание, боль — это вызов на борьбу, это сторожевой крик жизни, обращающий внимание на опасность".
Образ жизни, низкая стрессоустойчивость, повышенная стрессогенная социальная обстановка, плохая экология, негативные последствия сидячей работы, отсутствие спортивных нагрузок приводят к тому, что боли в спине начинают беспокоить современного человека в достаточно раннем возрасте. Такие заболевания, как грыжа межпозвоночного диска, протрузия, становятся серьезными проблемами, препятствующими нормальной жизнедеятельности людей и их работе.
Боль в спине непосредственно связана с дегенеративным процессом в позвонковых суставах, который приводит к грыжеобразованию.
Необходимо дифференцировать грыжу межпозвонкового диска и грыжу Шморля. Грыжа Шморля (синонимы - хрящевой узелок Шморля, узелок Шморля) – это рентгенологический термин, означающий внедрение хрящевой ткани замыкательных пластин в губчатую кость нижележащего или вышележащего позвонка. Явление было открыто и описано немецким медиком и ученым Шморлем.
Было выявлено, что грыжи Шморля возникают чаще всего тогда, когда к этому располагают конституциональные особенности замыкательных пластинок позвонков. В результате микротравматизации при их разрушении образовываются такие грыжи. Часто появление грыж Шморля обусловлено наследственностью. Нередко грыжи возникают в детском возрасте, когда организм растет очень быстро. При столь динамичном росте мягкие ткани успевают вытягиваться, а костные отстают. При этом в губчатом теле позвонков формируются пустоты, в которые с течением времени внедряются замыкательные пластины позвонка.
Грыжа Шморля проявляется клинически чаще всего в юношеском возрасте, нередко являясь одним из признаков болезни Шейермана-Мау, которая также известна под названием «спондилодисплазия». Этот случай характеризуется развитием кифозных изменений в грудном отделе, наличием множественных грыж, а также уплощением изгиба поясничной части позвоночника.
Грыжи Шморля классифицируют по расположению: передние, боковые, центральные и задние. Известно, что боковые и центральные грыжи протекают без симптомов. Наличие множественных и передних грыж приводит к нарушению динамики и статики позвоночника. При этом начинает проявляться болевой синдром. Боли могут быть спровоцированы физическими нагрузками или же могут возникать постепенно. В первом случае боли усиливаются, если больной стоит в неудобной позе, в положении сидя. Они нарастают с течением дня, и ослабевают, если больной принимает лежачее положение. При наличии передних грыж Шморля наклон туловища вперед существенно ограничен, прямые мышцы спины пребывают в умеренном напряжении, а грудной кифоз и поясничный лордоз сглажены.
Грыжа Шморля не сдавливает спинной мозг или спинномозговой корешок, в отличие от межпозвоночной грыжи, которая внедряется в просвет позвоночного канала. Для диагностики используется рентгенография, МРТ или КТ. Но она предвещает неблагоприятную обстановку в сегменте позвоночника. С течением времени там может образоваться межпозвоночная грыжа. Кроме того, участок позвоночника с грыжей Шморля является слабым местом, которое подвержено компрессионному перелому при сильном ударе вдоль оси позвоночника или при невекторной большой нагрузке на его ось. Поэтому патологический процесс нужно останавливать, а подвижность позвоночника увеличивать.
Под диагнозом «грыжа межпозвонкового диска» подразумевается определенное выпячивание дискового кольца в позвоночный канал. Протрузия – это некий промежуточный этап формирования грыжи межпозвоночного диска, которая имеет три основных стадии развития:
-
Начальный этап заболевания: дисковое кольцо разрушено на две трети, в фиброзном содержимом начинают возникать трещины, намечается перемещение пульпозного ядра. Симптомами считаются: возникновение локализованных болезненных участков в районе позвоночного столба, при этом, болевой синдром проявляется незначительно либо умеренно.
-
На втором этапе (стадии) развития болезни отмечается дальнейшее разрушение дискового кольца, при этом происходит его выпячивание на 2-3 мм в позвоночный канал. Именно это выпячивание и носит название протрузии, и сопровождается функциональными блокадами пораженного сегмента, а также позвонков, расположенных ниже и выше него. С точки зрения симптоматики, выраженной у пациента, больного протрузией межпозвонковых дисков, можно отметить наличие достаточно выраженного болевого и мышечно-тонического синдрома с незначительными нарушениями динамики, также начинает проявлять себя нарушение чувствительности в области пораженного сегмента.
-
Непосредственно на третьей стадии такого заболевания, как межпозвоночная грыжа, происходит разрыв фиброзного кольца и последующее выпадение грыжевого содержимого в позвоночный канал. На этом этапе ярко выражены функциональные блокады, пациент ощущает резкую боль и отмечает характерные нарушения динамики.
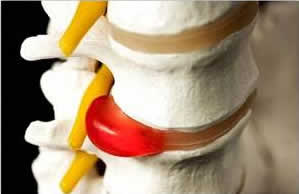 |
Патологические изменения в области диска клинически могут протекать как асимптомно, так и вызывать болевой синдром, причем, как в области позвоночного столба, так и конечностей, головы, внутренних органов.
Вы можете заподозрить у себя наличие данного заболевания если:
- присутствуют болевые ощущения в области спины, постоянные или перемежающиеся;
- у вас появились «прострелы» в спине и иные подобные неприятные ощущения;
- если ощущаете резкую боль в спине при наклоне;
- чувствуете онемение пальцев рук и ног;
- присутствуют потеря или снижение чувствительности конечностей;
- болевые ощущения усиливаются при чихании, кашле и дефекации;
- боль появляется или усиливается при длительном стоянии, сидении или при резком сгибании позвоночного столба (наклоне);
- в состоянии, когда позвоночный столб расслабляется, и при этом снижается давление на диск, болевые ощущения проходят. Как правило, это происходит после прогулки либо лежания в удобной позе и т.д.
- присутствуют ощущения легкого покалывания в конечности («бегают мурашки») - парастезии, онемения, жжения или холода;
- есть ощущение необычной слабости мышц в одной или обеих руках либо ногах; слабость в обеих ногах при нарушении функций прямой кишки или мочевого пузыря (синдром конского хвоста) – одно из самых серьезных осложнений, которые может дать данное заболевание;
- болезненные ощущения в области передней и внутренней поверхности бедра, мышечные спазмы;
- частые головокружения и головные боли;
- боль распространяется от области шеи в руку, надлопаточную область и лопатку;
- стреляющая боль в ягодице, по задней или боковой поверхности ноги с иррадиацией в подколенную ямку, пальцы стопы;
- есть расстройство в тазовых органах в виде задержек мочеиспускания или стула (при грыже в поясничном отделе);
- опоясывающие боли, пояснично-крестцовые боли с иррадиацией в паховую область;
- нарушения дыхания и боли в области сердца.
Если вы заметили у себя один или несколько из указанных выше симптомов, то вам необходимо срочно обратиться к профессиональному врачу, который сможет поставить диагноз и назначить процедуры, способные ускорить ваше выздоровление. Шансы на полное восстановление функций опорно-двигательного аппарата являются обратно пропорциональными времени, прошедшему с момента появления первых признаков недуга до дня вашего обращения к врачу, следовательно, нельзя терять драгоценное время, откладывая моменты консультации специалиста, своевременной диагностики и начала терапевтического процесса.
Дегенеративный процесс вызывает снижение высоты межпозвонкового диска и, следовательно, изменение биомеханики движений в позвоночнике. Это приводит к вовлечению в патологический процесс рядом расположенных структур (фасеточных суставов, мышц, связок). Эти процессы – патология межпозвонкового диска, дегенеративно–дистрофические изменения фасеточных суставов и связок (особенно желтых) – вызывают стенозирование позвоночного канала, которое является наиболее частой причиной болей в спине.
В межпозвонковых дисках дегенеративные изменения наступают значительно раньше, чем в костных и мышечных структурах. Так, начальные их проявления выявляют в возрасте 11–16 лет. Было замечено, что дегенерация межпозвонковых дисков увеличивается с возрастом, особенно у мужчин. В среднем у 20% людей в молодом возрасте наблюдаются умеренные признаки дегенерации, тогда как к 50 годам у 10%, а к 70 годам у 60% степень изменений достигает выраженной.
Анатомия:
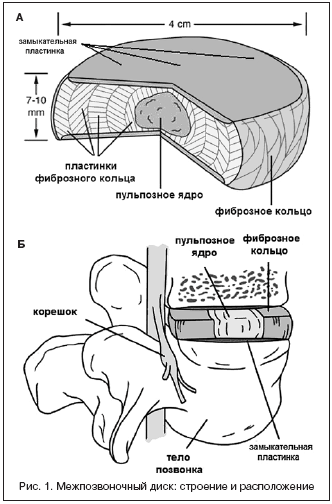
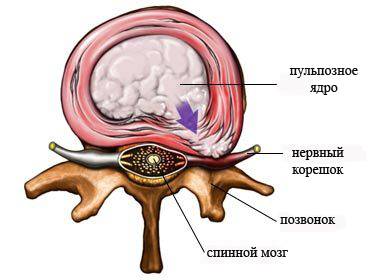
Межпозвонковые диски (рис. 1А) находятся между телами позвонков. Они являются основным элементом, связывающим позвоночный столб в единое целое, и составляют 1/3 его высоты (рис. 1Б). Основной функцией межпозвонковых дисков является механическая (опорная и амортизирующая). Они обеспечивают гибкость позвоночного столба при различных движениях (наклоны, вращения). В поясничном отделе позвоночника диаметр дисков в среднем составляет 4 см, а высота – 7–10 мм. Межпозвонковый диск имеет сложное строение. В центральной его части находится пульпозное ядро, которое окружено хрящевым (фиброзным) кольцом. Выше и ниже пульпозного ядра располагаются замыкательные (концевые) пластинки (рис. 1 А,Б).
 |
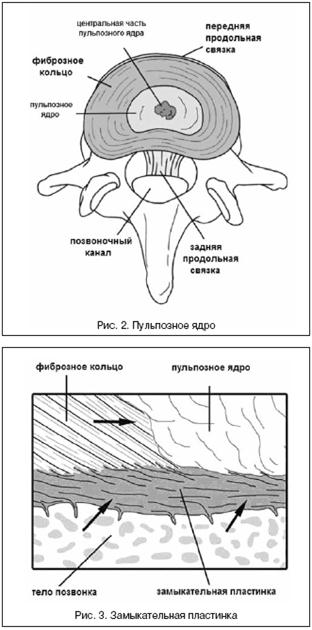
Пульпозное ядро содержит хорошо гидратированные коллагеновые (расположены беспорядочно) и эластические (расположены радиально) волокна (рис. 2).
 |
На границе между пульпозным ядром и фиброзным кольцом (которое четко определяется до 10 лет жизни) с достаточно низкой плотностью расположены клетки, напоминающие хондроциты.
Фиброзное кольцо состоит из 20–25 колец или пластин, между которыми расположены волокна коллагена, которые направлены параллельно пластинкам и под углом 60° к вертикальной оси (рис. 1). Радиально по отношению к кольцам расположены эластические волокна, которые восстанавливают форму диска после совершившегося движения. Клетки фиброзного кольца, расположенные ближе к центру, имеют овальную форму, тогда как на его периферии они удлиняются и располагаются параллельно коллагеновым волокнам, напоминая фибробласты. В отличие от суставного хряща, клетки диска (как пульпозного ядра, так и фиброзного кольца), имеют длинные, тонкие цитоплазматические выросты, которые достигают 30 мкм и больше. Функция этих выростов остается неизвестной, однако предполагают, что они способны к восприятию механического напряжения в тканях.
Замыкательные (концевые) пластинки представляют собой тонкий (меньше 1 мм) слой гиалинового хряща, расположенного между телом позвонка и межпозвонковым диском. Содержащиеся в нем коллагеновые волокна расположены горизонтально (рис. 3).
Межпозвонковый диск здорового человека содержит кровеносные сосуды и нервы лишь во внешних пластинках фиброзного кольца. Замыкательная пластинка, как и любой гиалиновый хрящ, не имеет сосудов и нервов. В основном нервы идут в сопровождении сосудов, однако могут идти и независимо от них (ветви синувертебрального нерва, передней и серой коммуникантных ветвей). Синувертебральный нерв представляет собой возвратную менингиальную ветвь спинального нерва. Этот нерв выходит из спинального ганглия и проникает в межпозвонковое отверстие, где делится на восходящую и нисходящую ветви (рис. 4).
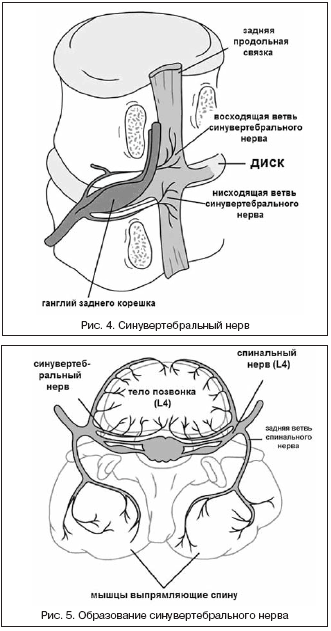 |
Как было показано на животных, чувствительные волокна синувертебрального нерва образованы волокнами как переднего, так и заднего корешков (рис. 5). Необходимо отметить, что передняя продольная связка иннервируется ветвями спинального ганглия. Задняя продольная связка ноцицептивную иннервацию получает от восходящих ветвей синувертебрального нерва, который также иннервирует наружные пластинки фиброзного кольца.
С возрастом происходит постепенное стирание границы между фиброзным кольцом и пульпозным ядром, которое становится все более и более фиброзированным. Со временем диск морфологически становится менее структурированным – изменяются кольцевые пластинки фиброзного кольца (сливаются, раздваиваются), коллагеновые и эластические волокна располагаются все более хаотично. Часто образуются трещины, особенно в пульпозном ядре. Процессы дегенерации наблюдаются и в кровеносных сосудах и нервах диска. Происходит фрагментарная клеточная пролиферация (особенно в пульпозном ядре). Со временем наблюдается гибель клеток межпозвонкового диска. Так, у взрослого человека количество клеточных элементов уменьшается почти в 2 раза. Нужно отметить, что дегенеративные изменения межпозвонкового диска (гибель клеток, фрагментарная клеточная пролиферация, фрагментирование пульпозного ядра, изменения фиброзного кольца), выраженность которых определяется возрастом человека, достаточно сложно дифференцировать с теми изменениями, которые бы трактовались как «патологические».
Физиология:
Механические свойства (и соответственно функция) межпозвонкового диска обеспечиваются межклеточной матрицей, основными компонентами которой являются коллаген и аггрекан (протеогликан). Коллагеновая сеть образована коллагеновыми волокнами I и II типа, которые составляют примерно 70% и 20% сухого веса всего диска соответственно. Коллагеновые волокна обеспечивают прочность диска и фиксируют его к телам позвонков. Аггрекан (основной протеогликан диска), состоящий из хондроитина и кератансульфата, обеспечивает диск гидратацией. Так, вес протеогликанов и воды в фиброзном кольце составляет 5 и 70%, а в пульпозном ядре – 15 и 80% соответственно. В межклеточной матрице постоянно происходят синтетические и литические (протеиназы) процессы. Тем не менее, она является структурой гистологически постоянной, что обеспечивает механическую прочность межпозвонкового диска.
Несмотря на морфологическую схожесть с суставным хрящом, межпозвонковый диск имеет ряд отличий. Так, в протеингликанах (аггрекан) диска отмечается более высокое содержание кератансульфата. Кроме того, у одного и того же человека аггреканы диска имеют меньшие размеры и более выраженные дегенеративные изменения, чем аггреканы суставного хряща.
Патофизиология:
Основным элементом дегенерации межпозвонкового диска является уменьшение количества протеингликанов. Происходит фрагментация аггреканов, потеря глюкозаминогликанов, что приводит к падению осмотического давления и, как следствие, дегидратации диска. Однако даже в дегенерированных дисках клетки сохраняют способность к продуцированию нормальных аггреканов.
По сравнению с протеингликанами коллагеновый состав диска изменяется в меньшей степени. Так, абсолютное количество коллагена в диске, как правило, не меняется. Однако возможно перераспределение различных типов коллагеновых волокон. Кроме того, происходит процесс денатурации коллагена. Однако, по аналогии с протеингликанами, дисковые клеточные элементы сохраняют способность к синтезу здорового коллагена даже в дегенерированном межпозвонковом диске.
Потеря протеингликанов и дегидратация диска приводят к снижению их амортизационной и опорной функций. Межпозвонковые диски уменьшаются по высоте, постепенно начинают пролабировать в позвоночный канал. Именно пролапс диска приводит к компрессии корешков нервов, изображенных на рис. 4-5, вызывая корешковый синдром, выражающийся в болях разной интенсивности, парастезиях, онемении, нарушениях двигательной функции мышц, иннервируемых данными корешками.
 |
Образуемая при этом грыжа, выпячиваясь назад и в сторону, давит на корешок нерва в месте его выхода из спинномозгового канала и вызывает воспаление, сопровождающееся отеком. Передняя продольная связка значительно прочнее, чем задняя, поэтому выпадение грыжи в экстрадуральное пространство происходит в заднем направлении. В поясничном отделе задняя продольная связка наиболее прочна в своей центральной части, поэтому диск обычно выпячивается в заднебоковом направлении.
Таким образом, неправильное перераспределение осевой нагрузки на замыкательные пластинки и фиброзное кольцо может провоцировать дискогенные боли. Дегенеративно–дистрофические изменения не ограничиваются только межпозвонковым диском, поскольку изменение его высоты приводит к патологическим процессам в соседних образованиях. Так, снижение опорной функции диска приводит к перегрузкам в фасеточных суставах, что способствует развитию остеоартроза и уменьшению натяжения желтых связок, что приводит к снижению их эластичности, гофрированию. Пролабирование диска, артроз фасеточных суставов и утолщение (гофрирование) желтых связок приводит к стенозу (сужению) позвоночного канала. Стеноз позвоночного канала может вызывать компрессию не только корешков нервов, но и компрессию кровеносных сосудов, например, артерий, что приводит к нарушению трофики (питания) тканей, вплоть до атрофии и некроза последних. В частности, головокружения и головные боли могут вызываться недостаточным кровоснабжением мозга при компрессии позвоночных артерий, а атрофия мышц руки или ноги - компрессией нервного корешка. Так же возможны функциональные нарушения со стороны внутренних органов при нарушении их кровоснабжения и иннервации. Трофические нарушения и корешковые синдромы будут сохраняться до тех пор, пока не будет устранена компрессия посредством случайных (вероятность подобного существует, на вопрос, когда это произойдет – через день, неделю, месяц и произойдет ли вообще, ответа нет) или целенаправленных действий. Мануальная терапия, как метод, направлена, в первую очередь, на устранение компрессии, возникшей в суставе с помощью целенаправленных воздействий терапевта. Те же цели преследует ЛФК, закрепляя успех мануальной терапии. В составе комплексной терапии применяются также массаж, иглорефлексотерапия, физиотерапия, вытяжение, медикаментозная терапия, использующая обезболивающие, противовоспалительные и противоотечные средства, миорелаксанты, витамины и минеральные комплексы. Но все перечисленные методы будут безуспешны, если не будет осуществлена декомпрессия корешка или артерии, как допустим, в случае пальца, зажатого дверным полотном. Его можно сколь угодно обезболивать, смазывать кремами и гелями, принимать медикаменты аллопатические или гомеопатические, оказывать физиотерапевтическое действие… Если дверь не открыть и не освободить палец – все будет бесполезно. Так же и с грыжей.
В настоящее время доказано, что компрессия корешка межпозвонковой грыжей не является единственной причиной радикулярных болей, поскольку около 70% людей не испытывают болей при сдавлении корешков грыжевым выпячиванием. Полагают, что в некоторых случаях при контакте грыжи диска и корешка происходит сенситизация
(гиперчувствительность и гиперактивность нейронов в структурах центральной нервной системы) последнего вследствие асептического (аутоиммунного) воспаления, источником которого являются клетки пораженного диска. Поэтому, физиотерапия (электрофорезы, лазеро и магнитотерапия) и тщательно продуманная последовательная медикаментозная терапия будут направлены на снятия отека, воспаления и способствовать регенерации тканей диска, межпозвонкового сустава и околопозвоночных тканей. Массаж и иглорефлексотерапия им в этом помогут.
Попытки создания настоящей классификации дегенеративно–дистрофических изменений межпозвонкового диска, основой для которой являлись данные компьютерной томографии, предпринимались с 1990 года и завершились в 1996 году (Schellhas):
• Стадия 0. Введенное в центр диска контрастное вещество не покидает границ пульпозного ядра (рис. 7).
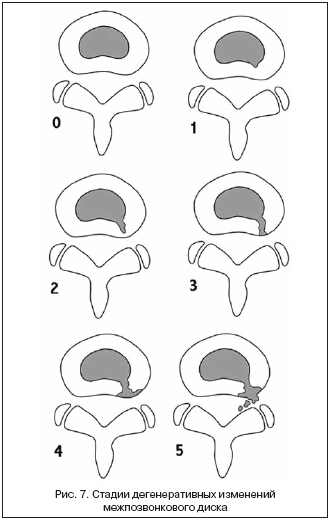 |
• Стадия 1. На этом этапе контраст проникает до внутренней 1/3 фиброзного кольца.
• Стадия 2. Контраст распространяется на 2/3 фиброзного кольца.
• Стадия 3. Трещина по всему радиусу фиброзного кольца. Контраст проникает до внешних пластин фиброзного кольца. Полагают, что на этом этапе возникает болевой синдром, поскольку лишь внешние слои диска иннервированы.
• На 4–й стадии наблюдается распространение контраста по окружности (напоминает якорь), но не более чем на 30°. Это связано с тем, что радиальные разрывы сливаются с концентрическими.
• На 5–й стадии происходит проникновение контраста в перидуральное пространство. По–видимому, это провоцирует асептическое (аутоиммунное) воспаление в рядом расположенных мягких тканях, что иногда вызывает радикулопатию даже без явных признаков компрессии.
Механизм дискогенной боли:
В 1979 году Brodsky и Binder попытались выявить механизмы возникновения дискогенных болей с помощью дискографии. Они показали, что боль возникает при введении веществ, подобных глюкозаминогликанам и молочной кислоте, при компрессии корешков, при гиперфлексии фасеточных суставов. Кроме того, они предположили, что источником боли могут быть замыкательные пластинки.
Ohnmeiss в 1997 году показал, что для возникновения болей в конечности не обязательным является полный разрыв фиброзного кольца или возникновение грыжи диска. Он доказал, что даже на 2–й стадии (когда остаются сохранными внешние пластинки фиброзного кольца) возникает боль в пояснице с иррадиацией в ногу.
Патогенез развития дискогенных болей остается до конца не изученным. Традиционно считается, что источником боли является непосредственно тот корешок, который подвергается компрессии (рис. 8 А).
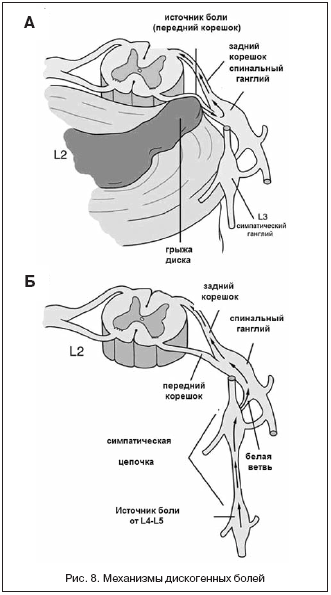 |
Однако в настоящее время доказано, что боль с одного уровня может исходить и из нижележащих сегментов (рис. 8 Б). Как показано на рисунке, патология диска L4–L5 может вызывать боль в дерматоме L2.
Одной из основных причин дегенерации межпозвонкового диска является нарушение адекватного питания его клеточных элементов. In vitro было показано, что клетки межпозвонкового диска достаточно чувствительны к дефициту кислорода, глюкозы и изменению pH. Нарушение функции клеток приводит к изменению состава межклеточной матрицы, что запускает и/или ускоряет дегенеративные процессы в диске. Питание клеток межпозвонкового диска происходит опосредовано, поскольку кровеносные сосуды располагаются от них на удалении до 8 мм (капилляры тел позвонков и наружных пластинок фиброзного кольца (рис. 6).
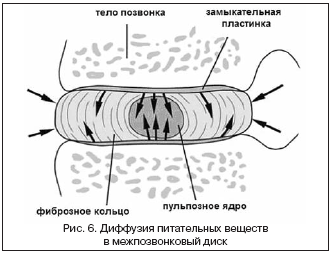 |
Нарушение питания диска может быть связано со многими причинами: различными анемиями, атеросклерозом, остеохондрозом, остеопорозом, различными видами искривлений позвоночного столба, различными травмами, вне зависимости от серьезности (порой пациент не может даже вспомнить о том, что когда-то он травмировал позвоночный столб), родовой травмой либо патологий во время внутриутробного развития, вредными условиями труда, пожилым возрастом и малоподвижным образом жизни. Кроме того, метаболические нарушения наблюдаются как при перегрузках, так и при недостаточных нагрузках на межпозвонковый диск. Полагают, что в этих случаях происходит перестройка капилляров тел позвонков и/или уплотнение замыкательных пластинок, что затрудняет диффузию питательных веществ. http://www.rmj.ru/articles_6011.htm
Необходимо отметить, что дегенеративный процесс связан с неправильным выполнением движений (или недостаточностью двигательной нагрузки) при физических нагрузках, тогда как правильное их выполнение увеличивает внутридисковое содержание протеингликанов, что актуализирует сознательное произвольное применение физических упражнений в профилактических и терапевтических целях и невозможность достижения полноценного стойкого положительного терапического результата без физических упражнений. Подробно о физических упражнениях см. на сайте: Комплексы ЛФК. Гимнастика для позвоночника.